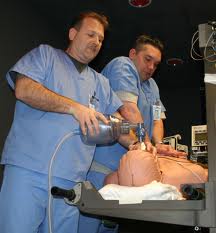
Раннее весеннее утро, на дворе ещё темно... Вчера ещё часы назад перевели, но сна всё равно уже нет, кошка разбудила, ей на улицу видите-ли пора...Рваные остатки тёмно-серых облаков ветер с Атлантики гонит далее на восток. На горизонте виднеется розовая полоса восхода. Ночью был дождь. Сегодня предстоит не совсем простой день, мне два зала с детскими наркозами надо будет курировать.
До клиники полчаса езды... с запада порывами дует ветер, чувствуется по машине весом в полторы тонны.

Короткая пятиминутка, шеф раздаёт "цу" подчинёнными и мы все расходимся по своим операционным залам. В "зале пробуждения" меня уже ждут двое детей с родителями. В Германии родителям позволяется в верхней одежде находиться в "зале пробуждения" вместе с детьми до начала наркоза и после.. до того как ребёнок проснётся.
Первому всего три месяца от роду, весом всего в 6,4 килорамма оперировать будем паховую грыжу. Паховую грыжу где он себе заработал... кто его знает, почему у одних детей брюшная стенка крепче, у других нет...и при криках они иногда выдавливают петлю кишечника через неё. Оперировать надо чем раньше, тем лучше, пока эта грыша не ущемилась.
Пустышка интенсивно гоняется беззубым ртом, кормили грудью последний раз 6 часов назад,- нормально, (нам достаточно и четыре часа). Но молчит, значит пока не голоден и ничто его не беспокоит. На руки ему надели носки (потому что у малого ещё нет координации движения и он руками машет во все стороны, чтобы не поцарапался и не оторвал электроды от наблюдения)
Флексюлю (периферический венозный катетер) ему положили педиатры в вену на голове, проверили, (кожу) не "дует", значит работает.
Собираемся и выезжаем в операционный зал, нам по коридору метров 15. Родителей отправляем на час ждать в кафетерию... Через час примерно их позовём обратно.
Оперировать хирурги будут прямо на детской кровати, для этого на ней открываются 4 борта и она становится столом. Это важно, потому что это не просто кровать, но и грелка с мониторингом температуры на поверхности стола и мониторингом с кожи мелкого пациента, как только аппарат заметит разницу, начинает доставать всех своим зумом. Сверху над малым пупсом керамическая грелка, она настроена на 37° Цельсия...

Через какое-то время малый понял, что рядом чужие (на первом месте у таких детей стоит обоняние и все запахи, отличные от материнского они воспринимают, "в штыки") выплюнул свою соску и начал бузить. Как только начинает голосить, вводим в наркоз, чем быстрее, тем лучше. Маску с 100% кислородом, обезбаливающее, снотворное по вене... Малый перестаёт дышать, дышим за него мешком пару вдохов,- нормально, отключился.. Вводим ларингеальную маску, одну из самых мелких 1,5 размера, приклеиваем её пластырем и далее переворачиваем пациента на бок... Следующим этапом будет так называемая каудальная анестезия. Обрабатываем попу, обкладываемся стерильной плёнкой и колем.. Вводим после теста локальный анестетик в "околоспинномозговое" пространство из расчёта на его вес. Через 10 минут готово, зовём хирургов. Боли у малого уже нет на операцию он не реагирует подъёмом пульса. Через полчаса грыжу ушили, малый начал самостоятельно дышать, на боку удаляем тубус. На боку, потому что во сне так дышать легче, язык не западает и слюна уходит наружу.
Дышит самостоятельно, держит сатурацию кислорода (сатурация- насыщение гемоглобина кислородом) в пределах 97%, передаём детскому врачу под наблюдение.
Тут звонок по телефону: вызывают в соседний зал, там лорики аденоиды оперировать собрались... Мой ассистент уже ввела ребёнка в наркоз, (этот побольше весом, целых 18 килограмм в 5 лет), не получается наложить клемму, с которой оперируют лор-хирурги, ларингеальную маску передавливает и дышать не получается. Маску поменял, та же история, не выходит... Будем интубировать, чего делать?..
Добавляю обезболивающего, мало ли даст мне ларингоспазм на интубацию... дети- они такие! Заинтубировал, всё ок... Операция прошла, ну думаю зайду на экстубацию (удаление тубуса). Все параметры под экстубацию уже выполнены, малый стал дышать самостоятельно. Удаляю тубус ... смотрю... блин... сатурация пошла вниз 95,90, 88, 80, 75... Сестре: "набирай атропин", а сам выравниваю нижнюю челюсть у пацана, он пытается вдохнуть, а оно не выходит... Дети разгоняются в таких случаях до 140 ударов в секунду, сердце очень хорошо "ест" кислород в крови на такой скорости, и если содержание углекислого газа достигнет критических величин, то дети дают брадикардию. У детей с пульсом в 60 ударов начинаются уже реанимационные действия. "Ну его нафиг!"- проносится в голове. Выравниваю нижнюю челюсть до максимума, первый вдох, и на мониторе первый выдох, но малый ещё синий.. Поддерживаю... напряжение на максимуме, дышит, сатурация пошла вверх. Но ещё мы далеко от финиша... 40 минут потеряли в зале. Потом как оказалось, у малого просто гигантские гланды, и он дико храпит во сне почти всегда дома... Они и были причиной, из-за которой он не мог дышать без помощи. Но с родителями разговор у лоров был только об аденоидах... А здесь всё, что не записано в документе о проведении операции,- не существует... Чисто юридический аспект. И собсно, делать сверх того подписанного разговора ничего нельзя, подсудное дело! Теперь придётся родителям объяснять, что ребёнку возможно понадобится ещё и тонзиллотомия ( уменьшение гланд), и ещё один наркоз... Благо, за всё платят медстраховки и никто не заморачивается по поводу ресурсов. Потом пошли взрослые пациенты, ну это дело привычное, без особенностей. К двум часам со всеми двумя залами справились.
Звоню своему заведующему, мол что делать дальше, ещё два часа на работе вроде как...
"-Зайди, говорит в ангиографию, там пациент со стенозом сонной артерии и следовательно острым нарушением мозгового кровообращения, прединсультное состояние, посмотри что там ассистент делает"...
Бегу в ангиографию... но об этом это уже в следующей заметке
вот так выглядит наш зал внутрисосудистой хирургии головного мозга..